V začetku prejšnjega stoletja je bil kot razlog za pojav bradavic omenjen virus človeškega papiloma. Toda kasneje se je izkazalo, da lahko izzove razvoj genitalnega raka pri predstavnikih spolov in karcinomov grla in rektuma. Odvisno od obsega kliničnih manifestacij je zdravnikom uspelo razlikovati različne vrste HPV in jih združiti v določen sistem.
Vse, kar morate vedeti o človeškem virusu papiloma
Vse več ljudi se sprašuje: okužba s HPV - kaj je to? Ta okrajšava označuje skupino virusov, ki so v strukturi pogosti in raznoliki, ki lahko vplivajo na kožo in sluznico. Okužba te snovi se pojavi iz dolgega obdobja. Torej, bradavice so bile znane že od Grkov in Rimljanov, o kondilomi anogenitalne regije pa že prej. PCR je lahko celo razlikoval DNK HPV tipa 18 vrste mamice Marije Aragon (XVI Century). In šele na začetku XXI stoletja je priložnost vplival na širjenje patogenega sredstva.
Načela klasifikacije
Glede števila vrst HPV obstaja več mnenj. Uradno je bilo ugotovljeno, da skupina vključuje več kot 170 sevov. Sestavljajo 5 rodov, približno 130 agentov pa je podrobno opisanih in preučenih. Toda znanstveniki že poznajo skoraj 600 vrst, ki jih najdemo pri ljudeh.
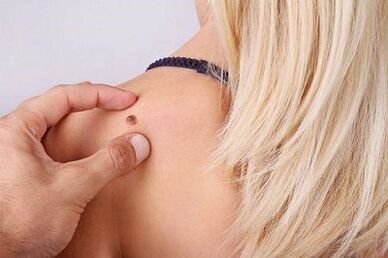
HPV kot ena vrsta je bila prvič registrirana leta 1971. Do danes je bilo znanje o njem zelo obogateno, kar je služilo kot zagon za ustvarjanje klasifikacije, ki odraža ne le vrste, ampak tudi rod, ki mu pripada sev. V praksi je to zelo pomembno, saj pomaga določiti klinične manifestacije in obliko potek okužbe.
Vrste virusov so opredeljene v skladu z naslednjimi merili:
- metoda prenosa;
- tarče (kožna ali sluznica);
- bolezni, ki se razvijejo zaradi okužbe;
- stopnja onkogenosti.
Klasifikacija po stopnji rakotvornosti je potrebna, da se prepreči posledice, povezane z razvojem raka.
Vrste HPV:
- Nizka tveganja 6, 12, 14, 42-44;
- Povprečno tveganje - vrste 31, 35, 51;
- Visoko tveganje - 16, 18, 45, 56, 58, 59.
Ta klasifikacija vam omogoča, da jasno ocenite stopnjo tveganja in razvijete ustrezno strategijo zdravljenja.
Najnevarnejši sevi
Dokazano je, da HPV lahko izzove rast dermisa in vodi do tvorbe benignih formacij na obrazu, vratu, hrbtu, želodcu, od katerih je vsaka videti kot bradavica, papiloma, vozila. Toda visok -onkogeni patogen v veliki večini primerov izzove razvoj onkologije tako pri moških kot pri ženskah. Virus se prenaša predvsem spolno, pregradni kontraceptivi pa ne morejo zagotoviti 100 -odstotne zaščite pred njegovo penetracijo.
Naslednji sevi veljajo za najnevarnejše:
- Kondilomatoza (pojav poudarjenih rasti) - 6, 42.
- Majhne ravne formacije, ki so nastale na stenah nožnice in materničnega vratu - 30, 33, 42, 43, 55, 57, 64, 67.
- Karcinom maternice maternice je 31, 35, 39, 54, 66. Najnevarnejši sta HPV 16. in 18. tipa.
Pomembno je vedeti! Tudi po identifikaciji vrste virusa ne smete panike, saj so najbolj zlonamerni sevi že dolgo sposobni biti v "spalnem" stanju. Zato lahko od okužbe do nastanka raka materničnega vratu desetletja mineva desetletja.
Prodiranje virusa v telo
Papilomavirus velja za izjemno nalezljivo in vsako vrsto je mogoče prenesti z določeno metodo.
Glavne možnosti za prodiranje patogena v telo "žrtve" so naslednje:
- V spolnem stiku s prevoznikom virusa. Najpogostejši način okužbe. Nevarnost je tako tradicionalna kot druga različica odnosov. Ker je velikost patogena veliko manjša od premera pore kondoma, kontracepcijsko sredstvo ne more zagotoviti 100 -odstotne zaščite.
- Navpična vrsta okužbe vključuje prenos virusa na mater na otroka v procesu poroda. Ne -tržno sredstvo lahko povzroči videz novorojene laringealne papilomatoze pri novorojenčku, to je nastajanje rasti na sluznici in ustih ter manj pogosto genitalije.
- Tudi metoda kontaktnega gospoda za prenos okužbe velja za skupno. Nekateri sevi se razlikujejo po preživetju, zato lahko ohranijo svojo aktivnost v vlažnem okolju. Ob obisku sav, bazenov, kopeli, s skupno uporabo osebne higienske predmete, tveganje za okužbo raste, še posebej, če so na koži neopazne mikrovalovne pečice.
- Avtoinokulacija ali samo -izstopanje se lahko pojavi z naključnim prenosom žive virusne celice iz poškodovanega območja na zdrave dele kože med britjem, odstranjevanjem las in preprosto neskladnostjo s higienskimi pravili.
Pomembno je vedeti! Vzročni povzročitelj visokega kancerogenega tveganja se prenaša predvsem spolno, pregradni kontraceptivi pa ne zagotavljajo popolne zaščite pred okužbo. To ni posledica le majhne velikosti virusa, ampak tudi zaradi njegove lokalizacije na površini dermisa, ki ni prekrit s kondomom.
Razlogi za napredovanje papilomatoze
Ne glede na stopnjo onkogenosti je HPV izdajalski, to je, da je sposoben živeti v človeškem telesu, ne da bi se na kakršen koli način pokazal. Glede na stanje imunskega sistema lahko inkubacijsko obdobje traja od 2-3 tednov do več deset let. Zato ljudje, ki nimajo zunanjih znakov, sploh ne sumijo nalezljivega povzročitelja v svojem telesu.
Swift širjenje se tudi ne začne takoj, ampak le v ugodnih pogojih, in sicer oslabitev zaščitnega mehanizma, ki se pojavlja v ozadju naslednjih dejavnikov:
- stres, prekomerno delo;
- majhna in monotona prehrana;
- hormonske kršitve;
- Slabe navade - kajenje tobaka in zlorabe alkohola;
- pogosti splavi, zapleti po porodu;
- vnetne in nalezljive bolezni genitourinarnega sistema;
- IPPP, vključno z aidsom, HIV, herpesom;
- kronične bolezni v fazi poslabšanja;
- Obdobje nosečnosti.
Skupina za tveganje je predvsem pravičnejši spol. Verjetnost okužbe se poveča pri ljudeh reproduktivne starosti 20–45 let, kar vodi v aktivno spolno življenje.
Simptomi v različnih fazah
Okužba s papilomavirusom se lahko izgovarja ali pušča v latentni ali subklinični obliki. Simptomatske manifestacije bolezni so zaradi vrste HPV, nevarnosti. Za skriti potek bolezni je značilna odsotnost znakov.
Zunanji znaki:
- papilomi;
- ravne in vulgarne bradavice;
- Ostri kondilomi.
Obrazci, ki med zunanjim pregledom niso vidni:
- Diskozatoza;
- Koilocitoza;
- Displazija epitelija.
Recidivi na ozadju papilomavirusa se pojavljajo v obliki takšnih patologij:
- Diskozatoza z blagimi epitelijskimi spremembami;
- pravzaprav displazija;
- tumor raka;
- Karcinom ravne celice.
Pomembno je vedeti! V primeru škode virusa na naravi, ki ni na voljo, je možno oblikovanje bradavic, lokalizirano na dlani, podplatih nog. Če ni kozmetičnega nelagodja, indikacije za odstranjevanje ne obstajajo.
Pri ženski se med poslabšanjem razvijejo vročina, mrzlica, srbenje, zvišanje temperature in vaginalni izcedek.
Več o posledicah
Vrsta in resnost okužbe s HPV sta določena z aktivnostjo patogena in njegovega tipa. Z genotipom visokega onkogenega tveganja podaljšano razmnoževanje pomaga povečati število celičnih struktur z mutacijo genoma.
Glede na ozadje bakterijske vaginoze se transformacija epitelija materničnega vratu in številni drugi patološki procesi, ki se pojavljajo v telesu, tveganje za predrakavo fazo ali razvoj malignega tumorja poveča.
Slednje vključujejo naslednje države.
- Rak materničnega vratu. Druga bolezen po raku mlečne žleze pri ženskah. Več kot 70% vseh primerov povzroča aktivnost 16 in 18 vrste HPV.
- Karcinom nožnice in vulve. V strukturi onkopatologij anogenitalne regije zaseda vodilno mesto. Vsak deseti primer izzove nizko -onkogeni sev 6 ali 11, tretjino vseh bolezni pa povzročata virus 16 in 18.
- Analni rak. Odkrit je predvsem pri ženskah, vendar je registriran tudi v moških homoseksualcih, ki izvajajo nekonvencionalno metodo odnosov, čeprav zdravniki ne izključujejo drugega načina prenosa okužbe. Vzrok onkopatologije je aktivnost HPV 18 in 16.
Seveda to ni stavek, toda v povezavi s temi podatki se potreba po skrbni ginekološki in raku diagnostika povečuje. Celovit pregled v zgodnjih fazah omogoča prepoznavanje strukturnih sprememb v celicah in tkivih, kar s človeškim papilomavirusom pomaga določiti, kako ga pravilno ravnati.
Diagnostični postopki
Kot smo že omenili, imajo diagnostični ukrepi pomembno vlogo pri poškodbah okužbe s HPV.
Sodobni izpit se izvaja s posebno skrbnostjo in vključuje več postopkov:

- Primarno posvetovanje vključuje vizualni pregled za prepoznavanje zunanjih znakov (bradavic, papilomov). Če rasti najdemo v urogenitalni regiji, zdravnik usmerja pacienta za dodaten pregled materničnega vratu ali uretroskopije.
- Papa test ali citološki pregled z razmazom po metodi Papanicolau. Glede na rezultate, ki so razdeljeni na razrede, zdravnik določi tveganja nalezljivega procesa. Torej 1. in 2. stopnja označujeta normalno stanje tkiv, 3 - začetek patoloških sprememb, 4. in 5. razred označujeta prisotnost onkogenih celic.
- Kolposkopija. Izvaja se v primeru displastičnih sprememb v tkivih materničnega vratu. Za razjasnitev aktivnosti virusa papiloma je predpisan test z ocetno kislino. Pozitiven rezultat se kaže v obliki mozaičnega vzorca na površini epitelija.
- Histologija. Študija vzorca prizadetega tkiva se izvede, če je potrebno preučiti celice in patološke spremembe, ki se pojavljajo v njih. Med postopkom lahko prepoznate epitelijske strukture posebej velikih velikosti.
- PCR. Najpogostejši in zelo informativen test. Z verižno reakcijo polimeraze je mogoče izvesti tipizacijo, določiti stopnjo onkogenosti, največjo koncentracijo v krvi.
- Digene test. Sodobna inovativna metoda raziskovanja vam omogoča, da razjasnite obstoječe rezultate in določite verjetnost oblikovanja onkološkega izobraževanja.
V zvezi z moškimi se izvajajo enake diagnostične taktike. Po vizualnem pregledu gre na teste. Samo glede na rezultate izpita lahko specialist oceni kompleksnost kliničnega primera in predpiše ustrezno zdravljenje.
Pristopi k zdravljenju
Danes ni zdravil, ki bi lahko popolnoma in za vedno uničili virusno okužbo v telesu. Če se za prehrano ni zgodilo, potem je najbolj obetaven celovit kombinirani pristop. Zdravljenje HPCH vključuje kirurško odstranjevanje papilomov ali bradavic na ozadje sistemske terapije z zdravili, sredstva homeopatije, ljudsko metodo. Obstaja več možnosti za uničenje rasti.
Radijski kirurški. S posebnim nožem se izreže tvorba, po kateri se proizvede koagulacija in nanese povoj.
Laser. Brezkrven in neboleč način. Na mestu odstranitve ostane skorja, pod katerim poteka proces celjenja. Slabost je videz brazgotin.
Elektrokoagulacija. Postopek je v veliki meri podoben dvema prejšnjima glede na učinkovitost, stroške in učinkovito izpostavljenost.
Kriodestrikcija. Obdelava rasti kakršnega koli tekočega dušika. Po zamrzovanju jih koža zavrne. Razpoložljiva cena, pomanjkanje krvi, brazgotine naredijo to metodo najbolj privlačno.
Kirurška ekscizija. Izvaja se izredno redko, le v skladu z indikacijami v primeru suma na verjetnost razvoja onkologije. Rast se izloči s pomočjo skalpela.
Sistemsko zdravljenje papilomavirusa nam omogoča, da okrepimo imunost, zmanjšamo koncentracijo DNK sredstva v krvi in preprečimo razvoj malignih procesov.
V ta namen imenuje tablete:
- imunomodulatorji;
- protivirusna sredstva;
- citostatika.
Trajanje zdravljenja tečaja je 10-14 dni. Če obstaja stalni spolni partner, ga je treba prepričati, da opravi pregled in začne terapijo. Prav tako se ne bi smeli znebiti rasti.
Preventivni ukrepi
Ker se človeški papilomavirus zlahka širi med ljudi vseh starosti, ni zajamčenega načina, da bi ga zaščitili pred penetracijo. Glede na preglede pacienta je cepljenje zanesljiva možnost za preprečevanje okužbe.

Sodobna medicina kot preventiva ponuja posebne serume. Zdravila nastajajo v obliki suspenzije v brizgah za enkratno uporabo, kar olajša uvedbo cepiva in zmanjša tveganja okužbe. Dekleta in dečki, stari 9-14 let, pa tudi mlade ženske, mlajše od 26 let, so podvržene imunizaciji. Telo dobro prenaša serume.
Cepljenje se izvaja v preventivne namene in ne more delovati kot zdravilo.
Da bi zmanjšali tveganje za okužbo, je treba upoštevati preprosta priporočila.
- Previdno spremljajte osebno higieno;
- se znebite slabih navad;
- okrepiti imuniteto, igranje športa;
- Vadite samo varen seks, izogibajte se naključnim vezi;
- Previdno pristopite k izbiri spolnega partnerja;
- podvržete presejanju ginekologa, venereologa.
Resni odnos do vašega zdravja bo pomagal preprečiti okužbo in v primeru prodora virusa - za zmanjšanje verjetnosti njegovega širjenja.
Zaključek
HPV je najpogostejša možnost okužbe, iz katere se nihče ne more zaščititi. Da bi preprečili aktiviranje virusa, je treba upoštevati ukrepe za preprečevanje in zmanjšati tveganje za onkologijo, da pravočasno opravijo načrtovane preglede in se posvetujejo s strokovnjaki.


















